新型コロナウイルスによる世界的騒動も終息が見えない状況ですが、その様な中、アトピー性皮膚炎患者さんには、嬉しいお知らせです。
アトピー性皮膚炎の治療は、「薬物療法」「スキンケア」「原因や、悪化させる因子への対策」の3点が基本になります。その薬物療法の中でも、炎症を抑える外用剤のメインとして、ステロイド外用剤が使われてきました。
この度、ステロイド外用剤とは違う、ヤヌスキナーゼ(以下JAK)阻害剤であるコレクチム軟膏が処方可能となりました。
コレクチム軟膏は、アトピー性皮膚炎(以下AD)の治療において、従来のステロイド外用剤や、免疫抑制外用剤とは異なる作用機序で、ADの症状を和らげる新しいお薬です。
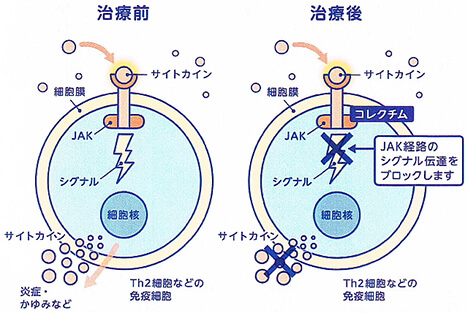
ADの病態には、サイトカインと呼ばれる物質が関与しています。サイトカイン(IL-4IL-13IL-31etc)が、免疫細胞や神経にある「受容体」という受け皿につくと、JAKなどのシグナル経路が活性化され、炎症や痒みを引き起します。
コレクチム軟膏は、皮膚から浸透して、細胞内のJAK経路から伝達される炎症を引き起こすシグナルを、ブロックすることで、皮膚の炎症や痒みを抑えて、ADを改善します。
コレクチム軟膏の用法は、1日2回、痒みのある患部に適量を塗ります。
*この場合の適量は、人差し指の先端から第一関節まで出した量が約0.5gです。
この量を「1FTU」と言います。この量で、手のひら2枚分くらいの面積に塗ることができます。
1回に塗る量は5gまでとします。目や鼻などの粘膜、皮膚のキズやAD以外の炎症には使わないでください。万一目に入った場合は、すぐに洗い流してください。
薬を使って気になる変化、逆に4週間使用しても症状に変わりが無い場合は、主治医に相談してください。
コレクチム軟膏を塗りわすれた場合、決して2回分を一度に塗らないで下さい。
塗り忘れに気が付いた場合は「1回分」を塗ってください。ただし、次の塗る時間が近い場合は、「1回目」の使用はせず、予め決められていた次の時間に「1回分」を塗って下さい。
アトピー性皮膚炎は増悪軽快をくり返す疾患です。症状が軽快しても、目に見えない炎症が残っている事があります。
自己判断で中止せずにしっかりと塗り続けましょう。気になることがありましたら、我々皮膚科医にご相談ください。
※当クリニックは、患者様を新型コロナウイルスから守るため、マスク着用の呼びかけ、クリニックに立ち入る際の検温をさせて頂いています。また待合室の3密を避けるため、自動ドアを開放し、座席の間隔を空けて利用していただいています。万が一密な時は、患者様の携帯番号を控えて、順番が近くなるとコールするなど感染対策を行っております。
コロナウイルスによる世界的騒動も、この日本に関しては一時的な収束をみせてきました。(この原稿を書いている最中も愛知県の緊急事態宣言は解除されたようです)
このウイルスは主に肺炎を起こしてきましたが、時間の経過と共に、このウイルスは全身の血管が標的のように考えられるようになり、我々皮膚科医にも、注意しなければならない症状も報告されるようになりました。
新型コロナウイルス感染症に伴う発疹は様々なものが報告されるようになり、
その代表的なものは「コロナのつま先」と呼ばれるしもやけのような病変と、子供にみられる川崎病のような症状があります。
イタリアのある報告では20%の患者に発疹が見られたこともありますが、武漢での研究では0.2%にしか認められなかったとするものもあります。これはウイルスの変異によるものなのか、現段階では謎であります。
「コロナのつま先」に関しても、ウイルス検査では陽性になった人のみではなく、ウイルス検査で陰性の人にも同様の皮疹が見られたようです。
また、川崎病のような症状というのは、全身の発疹、手足や首のリンパ節の腫れ、目の充血、腹痛、下痢などです。川崎病は日本人の子供に多くみられ、全身の血管に炎症を引き起こすまれな疾患です。通常は、自然治癒が多い疾患ですが、1~2%に心臓の重大な合併症を生じることがあるので注意が必要です。
専門家によれば、このような病状はヨーロッパや北米の子供にしか観察されておらず、ウイルス検査が陰性で、過去の感染を示唆する抗体もない子供もいることから、全ての症例が、新型コロナウイルス感染と関連すると判断するのは、難しいようです。答えを見つけるには、患者を総合的に調べるだけでなく、検査や臨床試験へのアクセスの改善も必要だと専門家は指摘します。専門家たちは、この感染症への明らかな答えが出るまでは、屋外でのマスクの着用、念入りな手洗い(出来ればうがいも)、フィジカル(ソーシャル)ディスタンスの確保などの標準的な対策を続けることであるとしております。
当クリニックに受診される際は、マスク着用の御協力をよろしくお願いします。
現在コロナウイルスが県内でも猛威をふるっております。4月9日時点で、愛知県では緊急事態宣言は出ておりませんが、状況によっては急な休診が発生する場合もあります。お薬がなくなりそうな方は早めの受診をおすすめいたします。
アトピー性皮膚炎の治療は、皮膚のバリア機能を補う治療と、炎症を抑える治療の組合せが必要と考えます。バリア機能を改善する治療としては、保湿剤などの外用、炎症を抑える治療としては、ステロイドの内服・外用、免疫抑制剤内服・外用が考えられます。我々皮膚科医は患者さんの状態を理解し、継続して取り組める治療を選択してまいりました。アトピー性皮膚炎の原因はまだ明らかになっておりませんが、皮膚のバリア機能が低下する体質や、アレルギーを起こしやすいアトピー素因が原因のひとつとして考えられています。アトピー性皮膚炎の皮膚では、外からの異物の侵入を防ぐバリア機能が低下し、皮膚への刺激やアレルギーによる皮膚炎を起こしやすくなっています。
皮膚炎による痒みのため、掻破が起こり皮膚を傷つけ、更に炎症がひどくなります。
この時皮膚炎の内部では、Th2細胞という免疫細胞が増えた状態になっています。そして、Th2細胞が産生する『IL-4』と『IL-13』という物質(サイトカイン)が炎症を起こしたり、痒みを誘発したり、皮膚のバリア機能に障害を与えます。
1年半程度前より、全身療法の選択肢のひとつとして、ヂュピクセントという生物学的製剤の使用が可能となりました。デュピクセントは『IL-4』と『IL-13』という物質の働きを直接抑えることで、皮膚の2型炎症反応を抑制する新しいタイプのお薬です。皮膚の内部に起きている炎症反応を抑えることで、かゆみなどの症状や、皮疹などの皮膚症状を改善します。
この治療薬(注射)のメリットは、医師の判断の下、患者さんご自身が注射を行う『自己注射』も可能な事です。メリットとして、通院時間の制約や負担が減り、仕事や旅行などの活動範囲が広がるかと思います。
投与においての注意が必要な方は
- 妊娠またはその可能性のある方、授乳中の方
- 高齢の方
- 喘息などのアレルギー疾患のある方(デュピクセントの投与により、他のアレルギー性疾病が変化する可能性があります。その疾患の主治医と連携しながら治療を進める必要があります。)
- 生ワクチンを接種する予定の方
- 寄生虫感染のある方
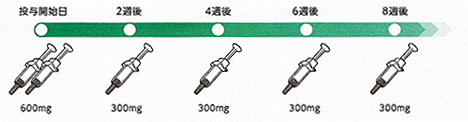
デュピクセントは投与開始時のみ、2本を皮下注射します。その後は2週間に一回、1本を皮下注射します。
副作用としては、投与後に過敏反応が現れることがあります。次の症状が現れたら、投与を中止し速やかに主治医に相談してください。
ふらつき感、息苦しさ、心拍数の上昇、めまい、嘔気、嘔吐、皮膚のかゆみ赤み、関節痛、発熱など他に注射部位に、発赤、かゆみなどが見られたり、口唇などにヘルプス、目に結膜炎が見られる場合があります。稀でありますが、免疫を抑えるため、寄生虫感染を起こしやすくなる可能性があります。
その他の問題点として新しい治療だけに、治療費が高額な事があります。目安としては、以下の通りです。
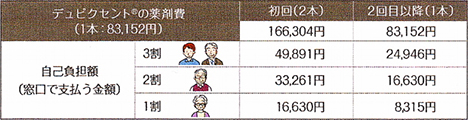
ただし、高額治療費制度等の対象となりますので、ご興味のある方はクリニックで時間を取って説明したいと思います。
以下の電話番号でも専任スタッフが、24時間365日いつでもサポートします。
デュピクセント相談室:0120-50-4970
*アトピー性皮膚炎の重症度及び治療歴によっては、投与の対象にならない場合もあります。
当クリニックも『いけや皮フ科クリニック』から『おばた駅皮フ科クリニック』に名称変更をして、1ヵ月経ちましたが、今のところ(この原稿を書いている時点で)大きな混乱もなく、みなさまに受け入れられたかと思います。今後も地域の皆さまに、お役に立てるようにがんばりたいと思います。
今回は赤アザの話をしようかと思います。赤アザは、『血管腫』と言われ、皮膚の血管が増殖・拡張してできます。生後より、見られるものがほとんどであります。その形状は、平らなものから隆起したものなど、さまざまであります。代表的なものをあげると、「イチゴ状血管腫」「サーモンパッチ」「ウンナ母斑」「単純性血管腫」などです。今回の話にでる赤アザは、主に「イチゴ状血管腫」になるかと思います。
乳児などに見られる赤アザは、20年ほど前は経過観察、10年前はレーザーなどの外科的な治療が主流でしたが、ここ2~3年は、内服薬で治療する時代になってきたようです。一部の施設(大学病院など)では、すでに始めていた治療ではありますが、現在では保険適用のある薬もあり、これからメジャーになっていくかと思います。
赤アザの自然経過としましては、増殖期、退縮期、消失期に分けられます。
増殖期は、生後2ヵ月までに急速に増大し、生後5ヶ月までにピーク時の80%に達するようです。一般的には病変の消失年齢は3歳頃と言われておりますが、後遺症が残る場合もあります。後遺症としては、表面にでこぼこが残ったり、色が白く抜けたり、シコリやシワ、たるみなどがあります。後遺症の割合は諸説ありますが、25~92.9%と報告自体にばらつきのある状態です。赤アザの消失後に、皮膚のたるみといった後遺症を残さないためにも、腫瘤が増大し皮膚が伸びきってしなう前の早い時期に、治療を開始することが重要です。治療の進歩により、最近では後遺症としての皮膚病変が残るのを軽減することが可能になって来ました。治療に迷われる場合は、なるべく早めに、専門医のいる施設に紹介する必要があると考えます。
専門医への紹介が強く勧められる症例として、以下の場合が考えられます。
- 生命や機能を脅かす合併症を伴う血管腫
- 潰瘍を形成している、または可能性の高い血管腫
- 増殖が急激な血管腫
- 顔面の広い範囲にある血管腫
その他腫瘤を形成しているものや、露出部にあるものも専門医への紹介を検討すべき症例と考えられます。
治療としては、最初に述べたように、従来はレーザー治療が主体でしたが、新しい治療法として、もともと心臓病などに用いられるプロプラノロールというお薬の内服治療法です。特に顔面、広範囲の症例では、隆起が弱くても、プロプラノロールの早めの治療が必要と考えられています。このお薬の初回投与時や増量時は、安全を考慮して小児科医との連携のもとで、行うことが必要なので、外来管理よりは入院管理になる事が多いようです。
当クリニックでもアザが気になる方、治療を希望される方を、専門医のいる施設に紹介しております。気になる方はご相談ください。






